Taller aborda el fortalecimiento de la APS a través de la formación intercultural

Con el tema "La interculturalidad y la formación de los técnicos en salud", el 12 de julio se celebró el segundo taller del ciclo sobre la formación y el trabajo de los técnicos en salud en el mundo post-Covid. El evento fue abierto por Hernán Sepúlveda, asesor de Recursos Humanos para la Salud del Programa Subregional de la Organización Panamericana de la Salud para América del Sur (OPS/OMS-SAM), y reunió a tres invitados para el debate: Herminia Llave Nina (Bolivia), Janete Ismael Mabuie Gove (Mozambique) y Ana Lúcia Pontes (Brasil). El encuentro fue presentado y mediado por Sebastián Tobar, asesor del Centro de Relaciones Internacionales en Salud de Fiocruz (Cris/Fiocruz), y Carlos Eduardo Batistella, coordinador de Cooperación Internacional de la Escuela Politécnica Superior de Salud Joaquim Venâncio (EPSJV/Fiocruz).
El ciclo de talleres es una iniciativa de la EPSJV/Fiocruz, en colaboración con la Red Internacional de Educación de Técnicos de Salud (RETS), la Red Iberoamericana de Educación de Técnicos de Salud y la Red de Escuelas Técnicas de Salud de la Comunidad de Países de Lengua Portuguesa (RETS-CPLP). Realizado con el apoyo de SAM-OPS/OMS y Cris/Fiocruz, tiene como objetivo crear un espacio privilegiado para el intercambio, la reflexión, el aprendizaje y la formulación de propuestas para la mejora de las instituciones y las políticas de formación de los técnicos en salud. Los talleres se transmiten a través de YouTube, en portugués y español, por VideoSaúde Distribuidora de Fiocruz.
¿Por qué hablar de la interculturalidad en la Salud?
 En su intervención introductoria, Carlos Batistella reforzó el hecho de que la Atención Primaria de Salud (APS) se considera estratégica para responder a la ampliación de las demandas y necesidades sanitarias de la población, especialmente ante los enormes desafíos impuestos por la pandemia de Covid-19 a los sistemas nacionales de salud.
En su intervención introductoria, Carlos Batistella reforzó el hecho de que la Atención Primaria de Salud (APS) se considera estratégica para responder a la ampliación de las demandas y necesidades sanitarias de la población, especialmente ante los enormes desafíos impuestos por la pandemia de Covid-19 a los sistemas nacionales de salud.
Según él, es más necesario que nunca considerar las particularidades y necesidades de grupos específicos de población, generalmente vulnerables social y económicamente debido a su origen social o étnico por los procesos de colonización, el racismo estructural, las diferencias religiosas, los movimientos migratorios y la xenofobia que se manifiestan de forma diferente en los distintos países debido a las contingencias históricas y geopolíticas. "En el ámbito de la salud, ya existen varias iniciativas interculturales que buscan el reconocimiento y la integración de las epistemologías y las prácticas médicas tradicionales de estas poblaciones en los programas y políticas de atención, pero aún queda mucho por hacer", subrayó, recordando que el trabajo intercultural en salud requiere un profundo conocimiento de la realidad en la que se interviene, así como el conocimiento de las necesidades de la población y de los grupos culturalmente diversos, respetando su participación en el proceso de enseñanza-aprendizaje.
Para concluir, Batistella formuló algunas preguntas importantes para el debate: ¿En qué medida se ha considerado la dimensión de la interculturalidad en las políticas de salud de cada país? ¿Cómo evitar que la identidad étnica y cultural de los usuarios represente una barrera para el acceso y la oportunidad de una atención sanitaria de calidad en los servicios? ¿Cómo conciliar las tensiones culturales entre las prácticas de la medicina occidental "moderna" y las medicinas tradicionales? ¿Cómo superar la perspectiva de "tolerancia" hacia lo culturalmente diverso y construir una relación intercultural efectiva, donde las relaciones de alteridad se fortalezcan, enriquezcan y transformen mutuamente? Más allá de la barrera lingüística, el desconocimiento por parte de los profesionales de las creencias y expectativas de sus pacientes en torno al proceso salud-enfermedad representa un obstáculo para el establecimiento de acciones sanitarias. ¿Qué competencias necesita el personal sanitario para el diálogo intercultural? ¿Es posible ir más allá de la dimensión educativa y comunicativa de estos diálogos, implicando la participación de la comunidad en la planificación y resolución de los problemas encontrados? ¿Cómo evitar el riesgo de que la interculturalidad se convierta en un discurso de asimilación de grupos sociales, en el que se revalorizan las prácticas tradicionales, pero se deja de lado el análisis y la intervención sobre los determinantes históricos de sus condiciones de vida?
Fortalecimiento de la APS y cambio de paradigma en la formación en salud
 Continuando con el evento, Hernán Sepúlveda intentó aportar algunas reflexiones sobre el tema, basándose en lo establecido en la Declaración de las Naciones Unidas sobre los Derechos de los Pueblos Indígenas (2007). Según Sepúlveda, en el artículo 24, el documento de la ONU establece que los pueblos indígenas tienen derecho a mantener sus prácticas tradicionales de salud, así como a tener acceso, sin discriminación, a todos los servicios sociales y sanitarios existentes. En este sentido, según él, correspondería a los gobiernos hacer todos los esfuerzos posibles en este sentido, incluida la conservación de las plantas medicinales, los animales y los minerales que se relacionan con estas culturas. "¿Cómo podemos lograr la salud universal respetando estas tradiciones?", cuestionó, para luego presentar algunos aspectos destacados en la Política de la OPS/OMS sobre Etnicidad y Salud (2017), en la que los Estados miembros acordaron garantizar el enfoque intercultural de la salud y el trato equitativo de los pueblos indígenas, afrodescendientes, gitanos y miembros de otros grupos étnicos.
Continuando con el evento, Hernán Sepúlveda intentó aportar algunas reflexiones sobre el tema, basándose en lo establecido en la Declaración de las Naciones Unidas sobre los Derechos de los Pueblos Indígenas (2007). Según Sepúlveda, en el artículo 24, el documento de la ONU establece que los pueblos indígenas tienen derecho a mantener sus prácticas tradicionales de salud, así como a tener acceso, sin discriminación, a todos los servicios sociales y sanitarios existentes. En este sentido, según él, correspondería a los gobiernos hacer todos los esfuerzos posibles en este sentido, incluida la conservación de las plantas medicinales, los animales y los minerales que se relacionan con estas culturas. "¿Cómo podemos lograr la salud universal respetando estas tradiciones?", cuestionó, para luego presentar algunos aspectos destacados en la Política de la OPS/OMS sobre Etnicidad y Salud (2017), en la que los Estados miembros acordaron garantizar el enfoque intercultural de la salud y el trato equitativo de los pueblos indígenas, afrodescendientes, gitanos y miembros de otros grupos étnicos.
Según el asesor de la OPS/OMS, en general, además de las cuestiones culturales que los diferencian, existen importantes cuestiones geográficas, ya que generalmente, y en la mayoría de los países, estas poblaciones también están alejadas de los grandes centros, viviendo en zonas no atendidas o subatendidas, donde las estructuras de salud son escasas.
En este punto, citó la Estrategia para el Acceso a la Salud y la Cobertura Universal de la Salud (OMS, 2014), en la que se afirma que el fortalecimiento del primer nivel de atención es primordial, ya que en este nivel se puede resolver alrededor del 80% de los problemas de salud de las personas. "Desgraciadamente, en la mayoría de los países, la mayor preocupación sigue siendo los niveles secundario y terciario", lamentó, y subrayó que aumentar la resolutividad de la APS implica necesariamente cambiar el paradigma de la formación del personal de la salud. "Seguimos formando a los profesionales para que trabajen en los centros urbanos y con perspectivas centradas en las especialidades y que, difícilmente, estén dispuestos a trabajar en zonas remotas. Sin embargo, si queremos fortalecer la APS, necesitamos formar trabajadores capaces de trabajar con las cuestiones culturales de las diferentes poblaciones en las acciones de prevención, promoción y atención de la salud, necesitamos cambiar los planes de estudio y descentralizar las ofertas de formación, con el fin de ampliar el acceso a los procesos de formación por parte de las personas de estas comunidades", subrayó.
Sobre la formación y el trabajo de los técnicos en salud, especialmente en el contexto post-pandémico, Sepúlveda destacó el papel que estos trabajadores, que suelen ser los primeros interlocutores entre las comunidades y el sistema de salud, tuvieron durante la pandemia, especialmente en las acciones de prevención e inmunización, y que tendrán en el futuro en el mundo post-pandémico. "Estos técnicos deben conocer muy bien las comunidades en las que trabajan. Llegar a los grupos indígenas con una jeringa requiere mucha competencia intercultural", ejemplificó.
 Para concluir, Sepúlveda reiteró que los gobiernos y las instituciones de formación deben tener en cuenta que el fortalecimiento de la APS debe considerar los diferentes grupos de población y que es necesario formar trabajadores con conciencia social. "Para que todo esto ocurra, sin embargo, es imprescindible que haya una verdadera reforma de los sistemas de salud y que exista, por parte del gobierno y de las instituciones, la decisión política de fortalecer la APS", concluyó.
Para concluir, Sepúlveda reiteró que los gobiernos y las instituciones de formación deben tener en cuenta que el fortalecimiento de la APS debe considerar los diferentes grupos de población y que es necesario formar trabajadores con conciencia social. "Para que todo esto ocurra, sin embargo, es imprescindible que haya una verdadera reforma de los sistemas de salud y que exista, por parte del gobierno y de las instituciones, la decisión política de fortalecer la APS", concluyó.
Agradeciendo la participación de Hernán Sepúlveda, Sebastián Tobar, citó un artículo en el que analiza el proyecto de la nueva Constitución chilena, que da un salto cualitativo en este sentido, al incorporar los temas de salud indígena y medicina tradicional en el modelo de atención.
En Bolivia, la interculturalidad desde la Constitución hasta la formación y el trabajo en salud
 Licenciada en Educación y Enfermería, y con un máster en Salud Pública, Herminia Llave Nina, profesora y jefa de enfermería de la Escuela Nacional de Salud (ENS), aportó al taller la experiencia boliviana en interculturalidad. El ENS está vinculado al Ministerio de Sanidad y Deportes.
Licenciada en Educación y Enfermería, y con un máster en Salud Pública, Herminia Llave Nina, profesora y jefa de enfermería de la Escuela Nacional de Salud (ENS), aportó al taller la experiencia boliviana en interculturalidad. El ENS está vinculado al Ministerio de Sanidad y Deportes.
Para Herminia, que tiene una larga trayectoria de trabajo con los pueblos indígenas, un gran diferencial de su país es que este tema está expresado en la Constitución Nacional de 2009, que, en su artículo 3, establece que "La nación boliviana está conformada por la totalidad de las bolivianas y los bolivianos, las naciones y pueblos indígena originario campesinos, y las comunidades interculturales y afrobolivianas que en conjunto constituyen el pueblo boliviano", y que "sus saberes y conocimientos tradicionales, su medicina tradicional, sus idiomas, sus rituales y sus símbolos y vestimentas sean valorados, respetados y promocionados" (Artículo 30. II. 9). Además la Constitución también define que el sistema de salud es único e incluye la medicina tradicional de las naciones y pueblos indígenas originarios y campesinos, teniendo el Estado la responsabilidad de "promover y garantizar el respeto, uso, investigación y práctica de la medicina tradicional, rescatando los conocimientos y prácticas ancestrales basados en el pensamiento y valores de todas las naciones y pueblos indígenas originarios y campesinos." "La interculturalidad, por tanto, no es un tema reciente en Bolivia, nosotros venimos trabajando con esto desde hace bastante tiempo", dijo.
 Estas premisas constitucionales, según la profesora, hacen que las particularidades y necesidades de grupos poblacionales específicos, generalmente vulnerables social y económicamente por su origen social o étnico como resultado de los procesos de colonización, sean reconocidas por el sistema de salud y han sustentado la construcción de la Política de Salud Familiar Comunitaria Intercultural (SAFCI), en 2008, y sus estrategias de implementación. "A partir de esta Política, los trabajadores de la salud están presentes en la comunidad, proporcionando acceso a la atención, fortaleciendo la participación de la comunidad en la toma de decisiones y tratando de articular lo que podemos llamar medicina biomédica a los conocimientos y prácticas tradicionales", explicó.
Estas premisas constitucionales, según la profesora, hacen que las particularidades y necesidades de grupos poblacionales específicos, generalmente vulnerables social y económicamente por su origen social o étnico como resultado de los procesos de colonización, sean reconocidas por el sistema de salud y han sustentado la construcción de la Política de Salud Familiar Comunitaria Intercultural (SAFCI), en 2008, y sus estrategias de implementación. "A partir de esta Política, los trabajadores de la salud están presentes en la comunidad, proporcionando acceso a la atención, fortaleciendo la participación de la comunidad en la toma de decisiones y tratando de articular lo que podemos llamar medicina biomédica a los conocimientos y prácticas tradicionales", explicó.
La Educación Superior es definida en la Constitución como intracultural, intercultural y plurilingüe, debiendo, entre otras cosas, promover políticas de extensión e interacción social que fortalezcan la diversidad científica, cultural y lingüística, buscando construir una sociedad con mayor equidad y justicia social. La educación superior técnica y tecnológica, a su vez, debe formar profesionales con vocación de servicio, compromiso social, conciencia crítica y autocrítica de la realidad sociocultural, capacidad de crear, aplicar y transformar la ciencia y la tecnología, articulando los conocimientos y saberes de los pueblos originarios con el conocimiento universal, para fortalecer el desarrollo del Estado Plurinacional.
Todo este marco legal ha permitido a la Escuela Nacional de Salud implementar aspectos interculturales a los planes de estudio. "Hoy en día los planes de estudio incluyen entre sus áreas de conocimiento y experiencia la lengua nativa, la realidad del Estado Plurinacional (colonialismo y descolonización) y la medicina tradicional, lo que permite a los egresados interactuar con mayor facilidad con las diferentes poblaciones en el desempeño de sus funciones", explicó, al destacar que estas áreas se desarrollan transversalmente en el proceso de formación.
Herminia concluyó su presentación mostrando la importancia de la vigilancia comunitaria, con visitas casa por casa, el uso de la medicina tradicional y la educación sanitaria, entre otras cosas, en el control inicial de la epidemia de Covid 19 hasta que el sistema sanitario estuviera mejor preparado para suministrar medicamentos y vacunas. "En aquel momento, ante la escasez de recursos humanos, fue necesario reclutar y capacitar a los estudiantes de las carreras de la salud para permitir que hasta las zonas más remotas fueran atendidas, por equipos que respetan las creencias y valores de estos pueblos y conocen las necesidades de las diferentes comunidades", dijo. Para ella, este trabajo inicial fue fundamental para que estas poblaciones aceptaran después la inmunización y, en su caso, los tratamientos recomendados por la medicina biomédica.
En Mozambique, es necesario transformar la política existente en práctica
 Para presentar la experiencia de Mozambique, el taller contó con la participación de Janete Ismael Mabuie Gove, licenciada en Nutrición por el Instituto Superior de Ciencias de la Salud (ISCISA - Maputo), donde actualmente es profesora e investigadora, y con un Máster en Alimentación y Nutrición por la Universidad Federal de Paraná (UFPR - Brasil).
Para presentar la experiencia de Mozambique, el taller contó con la participación de Janete Ismael Mabuie Gove, licenciada en Nutrición por el Instituto Superior de Ciencias de la Salud (ISCISA - Maputo), donde actualmente es profesora e investigadora, y con un Máster en Alimentación y Nutrición por la Universidad Federal de Paraná (UFPR - Brasil).
Janete comenzó su intervención con una visión general de Mozambique, un país del África subsahariana, un Estado laico, con unos 32 millones de habitantes (2020), diversidad cultural evidente y prácticas sanitarias tradicionales en plena vigencia. A continuación, contextualizó la Salud Tradicional en el país, recordando que la Política de Medicina Tradicional fue aprobada por el Consejo de Ministros el 2 de marzo de 2004, con varias propuestas de estrategias de aplicación. "Desgraciadamente, la política sigue debilitada y los practicantes de la medicina tradicional siguen siendo marginados, a pesar de que existe una Asociación de Curanderos Tradicionales (AMETRAMO) y una Dirección Nacional de Medicina Tradicional", lamentó.
Según Janete, es importante que contemplemos la medicina tradicional desde un paradigma diferente al utilizado por la OMS para definir la salud como el estado de pleno bienestar físico, mental y social y no sólo la ausencia de enfermedad. "Es necesario mirar con otros ojos la cuestión del tiempo de la ancestralidad, los aspectos históricos de estos pueblos, sus condiciones socioeconómicas, los cambios ideológicos experimentados en el país y la hegemonía cultural".

De acuerdo con ella, en Mozambique, los profesionales de la medicina tradicional (PMT) se consideran un medio paralelo de prestación de asistencia sanitaria, con conocimientos y habilidades para educar a las comunidades en buenas prácticas de salud, en colaboración con el Servicio Nacional de Salud. "Los curanderos son personas que tienen el don de comunicarse con los muertos y transmitir sus mensajes a los vivos. Tienen el poder de la posesión, y pueden tratar enfermedades espirituales, ahuyentar la mala suerte, restaurar la suerte y ocuparse de otras dolencias que no tienen solución en la medicina occidental. Además, las personas suelen recurrir a la medicina tradicional debido a las enormes distancias que las separan de las unidades sanitarias, y sólo acuden a los servicios en caso de fracaso de los tratamientos tradicionales, a menudo ya en estado crítico", explicó, y añadió: "La cuestión principal es: ¿cómo evitar que la identidad étnica y cultural de los usuarios represente una barrera para el acceso y la oportunidad de una atención a la salud de calidad en los servicios?".

Continuando con su exposición, explicó que la mejor manera de conciliar las tensiones culturales entre las prácticas de la medicina occidental "moderna" y las prácticas tradicionales pasa por reconocer las prácticas existentes; identificar los saberes populares que se utilizan tradicionalmente para prevenir, tratar y curar las enfermedades; crear políticas no excluyentes; y realizar investigaciones sobre las plantas medicinales utilizadas.
Lo importante, para ella, es superar la perspectiva de la "tolerancia" hacia lo culturalmente diverso y construir una relación intercultural efectiva, donde las relaciones de alteridad se fortalezcan, enriquezcan y transformen mutuamente. "Esto depende de la participación efectiva de la comunidad, de la adopción de normas o protocolos viables y de la no demonización de estas prácticas y conocimientos por parte de los propios trabajadores de la salud", subrayó.
Para terminar, Janete habló de las habilidades que necesita el personal sanitario para el diálogo intercultural y para la consecución de la "Salud para todos", defendida en los Objetivos de Desarrollo Sostenible (ODS). "Esto pasa necesariamente por la revisión de los planes de formación, el respeto a las prácticas tradicionales, la prestación de atención sanitaria desde una perspectiva holística, la participación de la comunidad en la planificación y resolución de los problemas encontrados, el fomento de la representatividad de los TPM en sus comunidades y la integración de los sistemas de salud tradicional y occidental o "moderno", la creación de redes de promotores, la educación sanitaria y la verdadera articulación de los conocimientos", señaló. Vea el video de la experiência de Janete Mabuie.
En Brasil, el curso de formación técnica para Agentes Indígenas de Salud
 La experiencia brasileña fue presentada por Ana Lúcia Pontes, médica y doctora en salud pública, que ha realizado una destacada labor en materia de salud indígena y de formación de agentes de salud indígenas.
La experiencia brasileña fue presentada por Ana Lúcia Pontes, médica y doctora en salud pública, que ha realizado una destacada labor en materia de salud indígena y de formación de agentes de salud indígenas.
Ana Lúcia, que actualmente forma parte del personal de la Escuela Nacional de Salud Pública Sérgio Arouca (Ensp/Fiocruz), comenzó su participación aportando algunos datos y un poco de historia de los pueblos indígenas, que hoy representan el 0,4% de la población brasileña. "En el siglo XVI, la población estimada era de cinco millones de personas de más de mil pueblos. En los años 70, se consideraba que estos pueblos iban a desaparecer, debido a las altas tasas de mortalidad o a la "asimilación" a la sociedad nacional. Afortunadamente, esta situación cambió y entre 2000 y 2010 esta población pasó de unos 306.000 a 896.000", dijo.
Según ella, la población indígena está distribuida en 24 estados, 432 municipios y 505 tierras indígenas (12,5% del territorio nacional), con el 54% en la región norte del país (Amazonia Legal). Hay 305 grupos étnicos, que hablan 274 lenguas, y más de 100 registros de grupos solitarios (aislamiento voluntario). Del total de la población indígena, aproximadamente el 64% vive en zonas rurales, mientras que alrededor del 36% vive en centros urbanos. "En cuanto a la salud y las condiciones de vida, todavía hay importantes desigualdades que superar", advirtió.
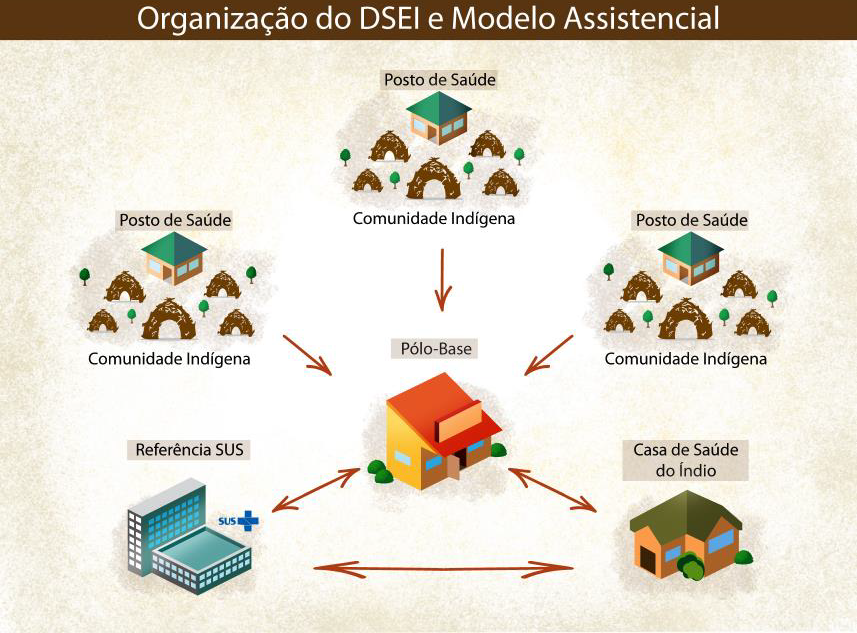 En cuanto a los derechos constitucionales, explicó que sólo en la Constitución de 1988 se garantizó la organización social, las costumbres, las lenguas, las creencias y las tradiciones de los indios, y se reconoció la demarcación y el uso exclusivo de sus territorios. La Constitución también acaba con la idea de la tutela del Estado sobre los indios. "En 1999, la llamada Ley Arouca instituye el Subsistema de Atención a la Salud Indígena, en el ámbito del Sistema Único de Salud (SASI SUS) y define la organización de la atención a través de 34 Distritos Especiales de Salud Indígena", explicó, añadiendo: "En 2002 se instituye la Política Nacional de Atención a la Salud Indígena (PNASPI), con el objetivo de garantizar el acceso a la atención integral de la salud, organizada en forma de Distritos Sanitarios Especiales Indígenas (DSEI), que deben implementar acciones de atención primaria articuladas con la red de servicios del SUS, para garantizar la asistencia de mediana y alta complejidad. Entre las diversas directrices establecidas en el PNASPI está la preparación de los recursos humanos para el contexto intercultural", explicó.
En cuanto a los derechos constitucionales, explicó que sólo en la Constitución de 1988 se garantizó la organización social, las costumbres, las lenguas, las creencias y las tradiciones de los indios, y se reconoció la demarcación y el uso exclusivo de sus territorios. La Constitución también acaba con la idea de la tutela del Estado sobre los indios. "En 1999, la llamada Ley Arouca instituye el Subsistema de Atención a la Salud Indígena, en el ámbito del Sistema Único de Salud (SASI SUS) y define la organización de la atención a través de 34 Distritos Especiales de Salud Indígena", explicó, añadiendo: "En 2002 se instituye la Política Nacional de Atención a la Salud Indígena (PNASPI), con el objetivo de garantizar el acceso a la atención integral de la salud, organizada en forma de Distritos Sanitarios Especiales Indígenas (DSEI), que deben implementar acciones de atención primaria articuladas con la red de servicios del SUS, para garantizar la asistencia de mediana y alta complejidad. Entre las diversas directrices establecidas en el PNASPI está la preparación de los recursos humanos para el contexto intercultural", explicó.
También señaló que en 1986, la 1ª Conferencia sobre la Protección de la Salud de los Indígenas ya definió entre sus directrices el respeto y reconocimiento de las nociones y prácticas de salud de los pueblos indígenas y la necesidad de estimular la formación de los indígenas como profesionales de la salud en todos los niveles.
Ana Lucia continuó su presentación hablando de los Agentes de Salud Indígena (AIS) en Brasil, cuya historia se remonta a los años 80, cuando universidades y organizaciones no gubernamentales (ONG) llevaron a cabo proyectos para formar y capacitar a los indígenas para desarrollar acciones de salud en las comunidades. A partir de 1999, con la Ley Arouca, estos agentes pasaron a formar parte de los Equipos Multidisciplinarios de Salud Indígena. "En 1998 había 1.400 AIS; en 2012 llegaron a ser 6.000, y en la actualidad hay cerca de 4.000, que, según algunas investigaciones, tienen diferentes perfiles de actuación en cada región y distrito sanitario, pero que presentan una fuerte tendencia para la aplicación y distribución de las tecnologías biomédicas", dijo, señalando que hasta ahora no se ha regulado su trabajo y formación.
Sobre el Curso Técnico de Agente Comunitario Indígena de Salud (CTACIS), Ana Lúcia relató la experiencia realizada en los municipios de São Gabriel da Cachoeira, Santa Isabel do Rio Negro y Barcelos (región del Alto Río Negro), donde el 77% de la población se identifica como indígena, y el 95% de la población vive en zonas rurales. En esta región viven personas que hablan lenguas de tres troncos lingüísticos: arawak, tukano y maku. La población indígena estimada asciende a unas 38.000 personas, pertenecientes a 20 pueblos, distribuidas en más de 800 asentamientos.
Según ella, el proyecto se originó en 2007, a partir de una demanda de la Federación de Organizaciones Indígenas y del Consejo Distrital de Alto Río Negro, con el objetivo de proporcionar una formación profesional adecuada al contexto local y elevar el nivel educativo de las AIS que trabajan en la región. Es el resultado de una articulación inicial entre el Instituto Leônidas e Maria Deane (ILMD/Fiocruz Amazônia) y la EPSJV/Fiocruz, y posteriormente con otras instituciones y organismos gubernamentales.
El curso, con una carga lectiva total de 1440 horas y desarrollado en modalidad presencial y semipresencial (práctica profesional), incluyó tres etapas formativas: la nivelación de la enseñanza primaria hasta 2010; la enseñanza secundaria de 2010 a 2012; y la formación técnica, que comenzó en 2009 y finalizó en 2015. De los 198 alumnos que iniciaron el curso, 139 concluyeron con éxito el nivel medio y la formación técnica.
Según Ana Lúcia, el curso se desarrolló como una experiencia piloto que busca generar reflexiones y materiales didácticos para la cualificación de los AIS en otras realidades y se basó en los siguientes presupuestos teóricos:
-
La Atención Primaria como forma de organización del modelo asistencial;
-
La atención diferenciada como directriz del Sistema de Salud Indígena;
-
La promoción de la salud como intervención en los determinantes y condicionantes del proceso salud-enfermedad;
-
La educación en salud como forma de empoderamiento y fortalecimiento político de los individuos;
-
La vigilancia sanitaria como forma de reorganizar las prácticas sanitarias en el territorio;
-
Educación indígena: interculturalidad, bilingüismo, relación dialógica, especificidad y diferencia, diversidad cultural; y
-
La investigación y el trabajo como principios educativos.
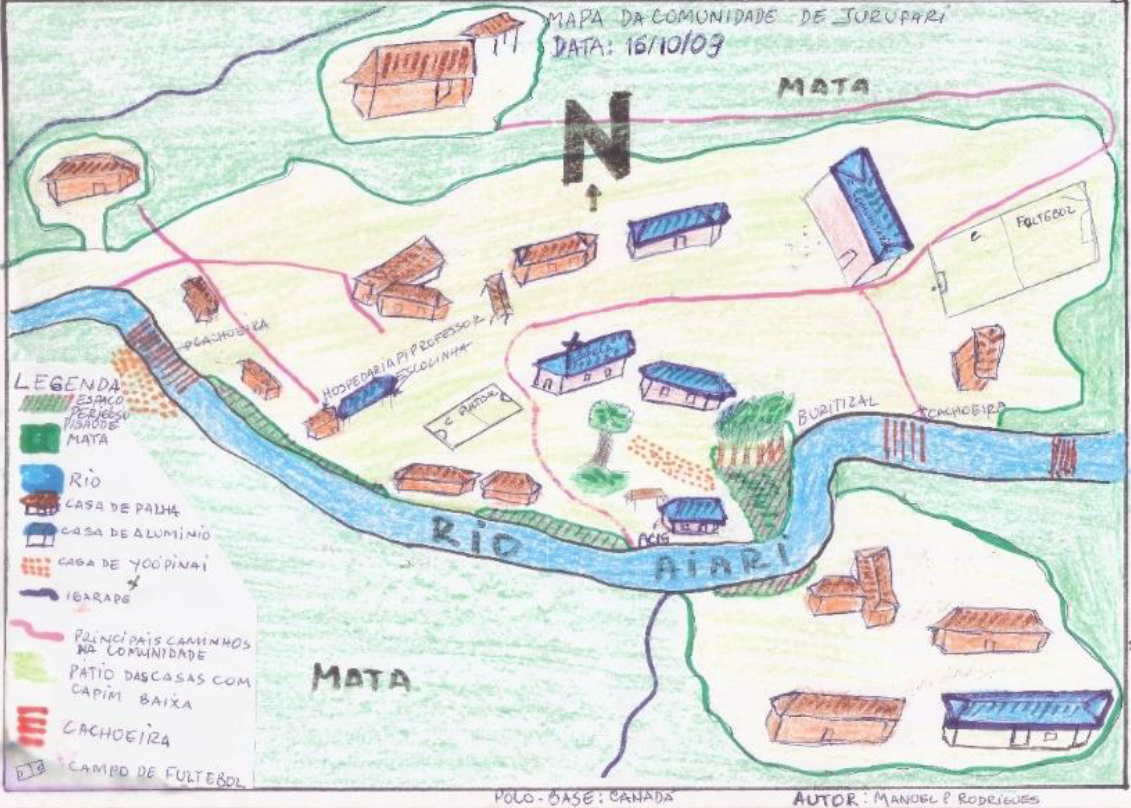 Entre las estrategias didácticas e interculturales, Ana Lúcia destacó: actividades de discusión y sistematización de conocimientos en grupo en lengua indígena; presentación y debate del trabajo en el aula en lengua indígena y en portugués; observación de procesos productivos en la comunidad; participación de narradores y líderes indígenas y antropólogos; producción de mapas de los territorios; redacción de informes y relatos; realización de entrevistas y aplicación de cuestionarios; construcción de conceptos relevantes; presentación y discusión de videos; producción y lectura de textos; dramatizaciones; presentaciones a la comunidad; mutirão en las comunidades; y presentación de los profesionales del Distrito Sanitario y discusión de rutinas de trabajo. "Fue una experiencia de aprendizaje que proporcionó importantes herramientas para el trabajo de estos agentes en las comunidades", añadió.
Entre las estrategias didácticas e interculturales, Ana Lúcia destacó: actividades de discusión y sistematización de conocimientos en grupo en lengua indígena; presentación y debate del trabajo en el aula en lengua indígena y en portugués; observación de procesos productivos en la comunidad; participación de narradores y líderes indígenas y antropólogos; producción de mapas de los territorios; redacción de informes y relatos; realización de entrevistas y aplicación de cuestionarios; construcción de conceptos relevantes; presentación y discusión de videos; producción y lectura de textos; dramatizaciones; presentaciones a la comunidad; mutirão en las comunidades; y presentación de los profesionales del Distrito Sanitario y discusión de rutinas de trabajo. "Fue una experiencia de aprendizaje que proporcionó importantes herramientas para el trabajo de estos agentes en las comunidades", añadió.
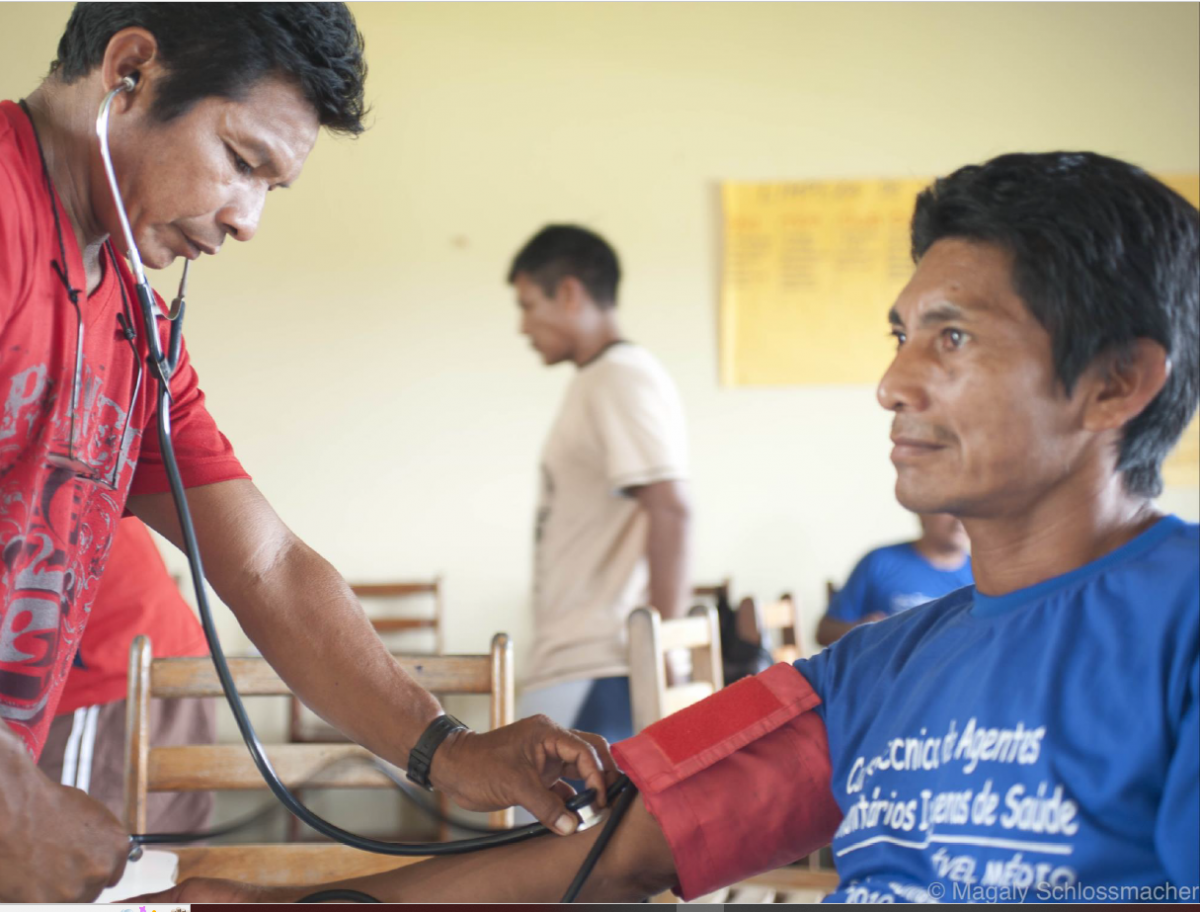 Informó de algunos retos que hubo que superar: el elevado coste y las dificultades logísticas para la implantación de la iniciativa, la dificultad de encontrar profesores con el perfil adecuado y la elaboración de material didáctico específico, el cambio de un modelo biomédico de atención, centrado en el curativismo, a un modelo centrado en la APS y la vigilancia de la salud y, sobre todo, el fortalecimiento de la identidad de estos agentes en el trabajo en equipo y la fuerte resistencia de otros profesionales de los equipos a aceptar los cambios en la actuación de estos trabajadores, algunos de los cuales fueron incluso despedidos al final del curso. "Los desafíos fueron muchos, pero también hubo avances, por ejemplo: el mayor compromiso de estos agentes con el proceso de formación y con sus propias comunidades, la mayor coordinación entre los agentes y los líderes indígenas y la estructuración de rutinas y protocolos de atención, aunque no hayan sido efectivamente incorporados por los servicios", informó.
Informó de algunos retos que hubo que superar: el elevado coste y las dificultades logísticas para la implantación de la iniciativa, la dificultad de encontrar profesores con el perfil adecuado y la elaboración de material didáctico específico, el cambio de un modelo biomédico de atención, centrado en el curativismo, a un modelo centrado en la APS y la vigilancia de la salud y, sobre todo, el fortalecimiento de la identidad de estos agentes en el trabajo en equipo y la fuerte resistencia de otros profesionales de los equipos a aceptar los cambios en la actuación de estos trabajadores, algunos de los cuales fueron incluso despedidos al final del curso. "Los desafíos fueron muchos, pero también hubo avances, por ejemplo: el mayor compromiso de estos agentes con el proceso de formación y con sus propias comunidades, la mayor coordinación entre los agentes y los líderes indígenas y la estructuración de rutinas y protocolos de atención, aunque no hayan sido efectivamente incorporados por los servicios", informó.
Para finalizar, habló sobre el libro "Atención diferenciada: la formación técnica de los agentes de salud indígenas del Alto Río Negro", que describe la experiencia; sobre la BVS Salud de los Pueblos Indígenas, que reúne una amplia colección de materiales técnicos y académicos sobre el tema; y sobre los materiales didácticos destinados a la capacitación de los agentes indígenas.
Después de las presentaciones hubo oportunidad de interactuar con el público en un debate instigador sobre diversos aspectos del tema, durante unos 30 minutos.
Vídeos del evento en su totalidad
-
En portugués: https://youtu.be/8BqEBxkduYo
-
En español: https://youtu.be/ta-UIPMTUHg




